

山梨大学医学部附属病院の周産期医療の特徴は、糖尿病や心疾患などの妊娠前からの合併症をお持ちの方や、前置・低置胎盤や胎児先天異常などの異常妊娠の方に代表される、いわゆる「ハイリスク妊娠および分娩」に対応していることです。また、本院は生殖医療センターが併設されていることから、生殖補助医療技術(assisted reproductive technology : ART)により妊娠が成立した方のお産も多く見られます。
2022年の統計では、総分娩数638例に対して約70%の方が「ハイリスク妊娠」でありました。その「ハイリスク妊娠」の方が母児ともに無事にお産を終えて退院していくために、安全なお産を主な目標として日々診療に臨んでおります。
ハイリスク妊娠の中でも特に当院で特に重点を置いているのが①赤ちゃんの先天性疾患に対する診断②前置胎盤、癒着胎盤の対応、および③早産の予防です。
一方、妊娠および分娩は人間の生理的な営みであることから、母児の安全性に留意しつつも快適さに留意することも重要であり、そのためには助産師が主体となって妊産婦と深くかかわることが望ましいとも考えています。そのため、本院ではローリスク妊娠に対しては主に助産師が担当して取り扱い、分娩中に緊急の事態が生じた際に直ちに産婦人科医が介入する「院内助産よつ葉ルーム」を国立大学病院では全国に先駆けて産科病棟内に開設し、妊婦の方やその家族の方から好評をいただいております。
赤ちゃんが生まれつきの「先天性疾患」を持っていると思われる際、生まれる前にその正確な病態を調べるために行う検査および診断を出生前診断といいます。
いわゆる「出生前診断」とはおもに染色体検査を対象とした以下1~4の「遺伝学的検査」と、臓器の異常を診断する5の「形態学的検査」を指しています。1~4の遺伝学的検査では検査を受ける前に夫婦もしくはパートナーの方とともに当院での周産期遺伝外来での遺伝カウンセリングを受けていただくことが必要です。
「羊水中に浮いている赤ちゃんの細胞」、「胎盤の一部である絨毛」を採取して染色体疾患や遺伝子異常の有無を検査する方法です。
主に赤ちゃんの首のうしろの超音波で黒く見える領域(Nuchal Translucency:以下NT)の計測と母体血清マーカーの組み合わせで、赤ちゃんの染色体異常の可能性を算出します。
お母さんの血液を採取し、血液中のある「マーカー」の数値を計測することにより、染色体疾患(21トリソミーなど)や二分脊椎などの疾患の可能性を算出する検査です。
お母さんの血液中に存在する赤ちゃんの遺伝子の断片(胎児DNA)を分析し、染色体疾患(21トリソミーなど)の診断を行います。当院は日本医学会:出生前検査認証制度等運営委員会により認証された基幹施設です。主に高齢の妊婦の方などの特別な理由のある妊婦さんが受けることができる検査です。
*遺伝カウンセリングあるいは出生前診断のためご紹介いただく先生方はこちらをご覧ください。あらかじめFAXでのご紹介をお願いしています。
(1) 医療機関の方へ(遺伝カウンセリング、出生前診断への紹介について)[PDF]
(2) 出生前診断の診療情報提供書(FAX送付用)[Word]
*当院での出生前診断をご希望される方はこちらをご覧になり、かかりつけの先生とご相談ください。
(3) 出生前検査をお考えの妊婦さんへ(山梨大学医学部附属病院)[PDF]
上記の遺伝学的検査とは別に、当院では基本的に妊婦さん全例を対象に、妊娠26~28週ごろに「中期スクリーニングエコー」を施行させていただいています。この検査でわかることは、赤ちゃんの主要臓器(心臓、肺、腸管、脳など)の疾患の有無、胎盤・臍帯の疾患の有無などです。この検査の目的は生まれた直後から治療が必要な病気を事前に診断(疑う)することで、赤ちゃんの治療がスムーズに行われ、予後(成績)を良くすることです。また、当院で治療不可能な疾患であることが疑われた場合はしかるべき施設へ紹介することも大事なことと考えています。特に以下に示す先天性心疾患に重点を置いて診療を行っています。
山梨県内で出生した、先天性心疾患の赤ちゃんは当院で治療されることがほとんどでありますので、胎児期に先天性心疾患と診断された方は基本的には当院にご紹介いただくことになっております。当院には日本胎児心臓病学会によって認証された「胎児心エコー認証医」である産婦人科医および小児科医が常勤しています。
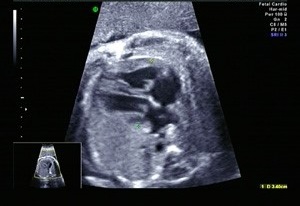
平均すると年間10~15例の胎児先天性心疾患の出生前診断および分娩管理を施行しています。小児科心臓専門医の先生と一緒に胎児の心エコーを行い、先天性心疾患の診断や出生後の治療内容などについてお話しをしていただいております。
現状では、胎児期に先天性心疾患を子宮内で治療することは困難ですが、出生直後に小児科心臓専門医により治療することにより赤ちゃんの予後を改善すること、および妊婦さんと家族の方に出生前から小児科心臓専門医の先生のお話しを聞いていただくことにより心の準備が出来ることが出生前診断の利点と考えています。
前置胎盤に代表される胎盤付着部異常は帝王切開を行いますが、手術時に大量出血から産科危機的出血という生命の危険を伴う可能性があります。当院では平均して年間20~30例程度の胎盤付着部異常の治療を行っていますが、特に全前置胎盤や癒着胎盤を合併する前置癒着胎盤といった重篤な前置胎盤に対応しています。
前置癒着胎盤では出血量を減らすために放射線科の先生による動脈塞栓術等をお願いすることもあります。当院では山梨県内で唯一、動脈塞栓術を行う人員、設備が整っている IVR センターが併設されています。
児が早い週数で分娩に至る「早産」の予防に力を入れております。早産の最大の原因は子宮内に細菌が繁殖する「絨毛羊膜炎」とされておりますが、その絨毛羊膜炎の予防のために妊娠初期の腟内の異常な細菌の繁殖を示す「細菌性腟症」の検査および治療を施行しております。細菌性腟症の予防的治療を導入後、当院では早産率の低下がみられています。さらに、一般細菌培養検査では検出不可能なマイコプラズマ、ウレアプラズマの検査も症例に応じて試行しています。
また、本邦では一般的には使用出来ませんが、欧米では切迫早産の治療薬として使用されているカルシウム拮抗薬である「ニフェジピン」を2019年8月から当院での医薬品適応外使用申請を行い、先進医療開発等経費で妊婦さんに負担なく使用しています。
| 2015年 | 2016年 | 2017年 | 2018年 | 2019年 | 2020年 | 2021年 | 2022年 | |
|---|---|---|---|---|---|---|---|---|
| 分娩数 | 571 | 568 | 687 | 660 | 661 | 644 | 637 | 638 |
| 帝王切開数 | 180 | 186 | 199 | 210 | 203 | 223 | 232 | 238 |
| 胎児先天異常 | 15 | 22 | 26 | 32 | 23 | 27 | 26 | 19 |
| 胎盤付着部異常 | 21 | 16 | 16 | 18 | 23 | 19 | 15 | 26 |
| 癒着胎盤 | 26 | 34 | 23 | 24 | 19 | 22 | 18 | 14 |
| 動脈塞栓術 (IVR) | 7 | 14 | 7 | 3 | 6 | 7 | 5 | 6 |
| 早産数 | 56 | 44 | 51 | 64 | 43 | 53 | 48 | 56 |