
胚移植を繰り返し行っても妊娠成立しない場合、あるいは妊娠成立しても流産を繰り返してしまう場合、多くは胚の「染色体の異常」が原因と考えられます。染色体は遺伝情報を含み、ヒトの細胞には、1番から22番の常染色体が2本ずつ、性染色体が2本、合計で46本存在します。2本ずつなのは精子と卵子が1本ずつ持ち寄るためです。ここで言う染色体の異常とは、染色体の数の異常や、染色体の部分的な過不足を指します。PGT-A/SRは受精卵の段階(着床する前)における染色体の異常がないか調べる検査のことです。
染色体
国内で2016年から実施されたパイロット試験では、胚移植あたりの妊娠率は約70%となりました。一方で、異常のない胚が得られなかった症例も少なくなく、PGT実施患者あたりの妊娠率は約30%にとどまりました。現在は、国内での有効性をさらに調査するために、PGT-A特別臨床研究として実施してします。PGT-A/SRを希望する場合には研究へ参加していただくことになります。
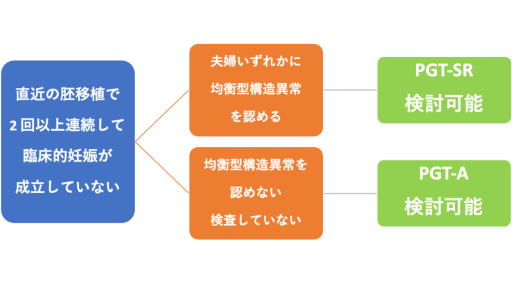
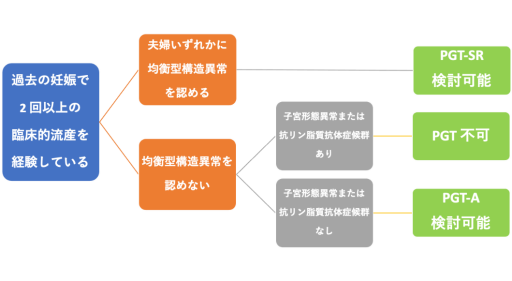
PGT-SRは夫婦いずれかに均衡型構造異常(後述します)を認める場合に適応となります。下記のフローチャートを参考にしてください。
カウンセリングを受け、適切な知識を得た上でよくご検討いただくことが大切です。とくに不育症の場合には、流産を繰り返すことがあっても最終的には87%の方が子供を授かっているという報告があります。必ずしもPGTをお勧めするわけではありません。
反復ART不成功
不育症
PGTを実施するためには体外受精が必要となります(不妊治療・生殖補助医療のページもご参照ください)。体外受精で得られた胚盤胞の栄養外胚葉の細胞を採取(生検)します。胚は凍結保存しておいて、得られた細胞は次世代シークエンサーやSNPマイクロアレイなどの遺伝子検査に供し(外部の検査会社に委託)、2-3週間後に結果がでたところで移植する胚の選択を行います。

通常は新鮮胚で行いますが、凍結胚でも実施は可能です。ただし、融解→生検→再凍結により胚に負担がかかるため、PGT実施により染色体に異常のなかった胚でも移植しようとしたときに回復せず妊娠できなくなってしまう可能性もあります。
結果は下記の4段階で評価されます。
A判定の胚が得られれば良いですが、B判定にはいわゆる「モザイク胚」(後述します)が含まれるため、移植するかどうかは適切なカウンセリングを受けて検討が必要です。先述の「染色体の異常」を認める場合には、C判定に分類されます。
| 判定 | 判定内容 |
|---|---|
| A | 移植に問題を認めない場合 |
| B | 移植することは可能であるが、解析結果の解釈に若干の困難を伴う場合 |
| C | 移植には不適切と考えられる場合 |
| D | 検体が不適切なため、判定を実施できない場合 |
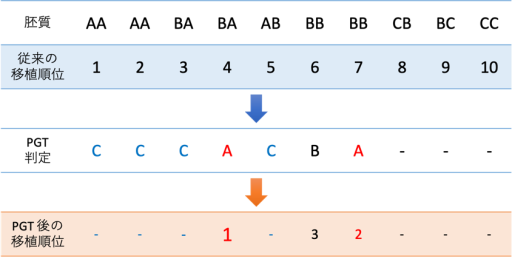
この結果を受けて、下記のように胚の移植順位が決定されます。従来通りに形態学的な胚質順に移植をしていた場合(体外受精の胚グレードを参照)には4番目の胚を移植するまで子供を授かることができませんが、PGT-Aの結果により、1回目の胚移植でA判定の胚を移植することができることになります。また、胚質(胚グレード)にCがついている胚は検査に適切な細胞を採取するのが難しく、PGTを実施できないことがあるため、判定を記載していません。
下図の胚盤胞のイラストにおいて、白い細胞は染色体正常の細胞、赤い細胞は染色体に異常を認める細胞を示しています。緑の枠で囲んだ3タイプは栄養外胚葉と内部細胞塊の染色体検査の結果が一致するものです。これらの割合の合計から、PGT-Aの正診率はおよそ9割と考えられています。
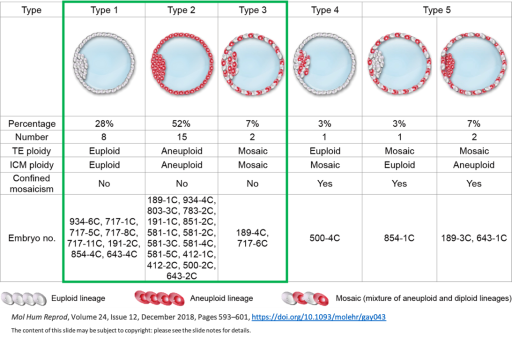
Type3のように、正常細胞と異常細胞が混在しているものをモザイク胚と言います。一般的に染色体異常の細胞が40%未満のものは低頻度モザイクと称され、胚移植した場合には染色体異常の細胞は淘汰されていき、多くの場合は問題なく生児が得られたと報告されています。ただし、まれに染色体に異常を持った児が生まれる可能性や、異常を認めた染色体の番号によっては片親性ダイソミーなどの疾患を有する可能性があるため、移植するかどうかは十分なカウンセリングを受けて検討しましょう。
PGT-Aを実際に実施しようとする、あるいは実施した場合に起こりやすい問題点をいくつか挙げます。少し難しい内容についてはカウンセリング時にご質問ください。
過去に2回以上の流産を経験した場合を不育症といいます。
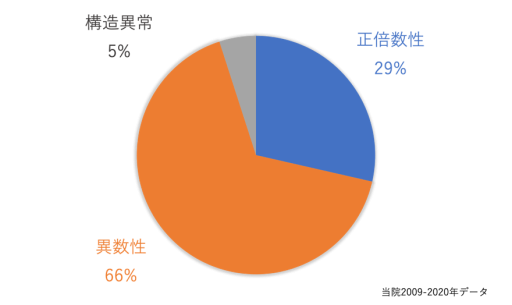
流産検体の染色体検査を行うと、約7割に染色体の異常を認めます。そのうち多くは染色体の数の異常(異数性)ですが、一部の症例では染色体の部分的な過不足を認めます(不均衡型構造異常)。過不足の原因は、偶然できてしまった可能性もありますが、夫婦のいずれかに均衡型構造異常を認める可能性があります。夫婦の染色体検査は血液検査で実施することができます。この均衡型構造異常が不育症の原因となっていることがあります。
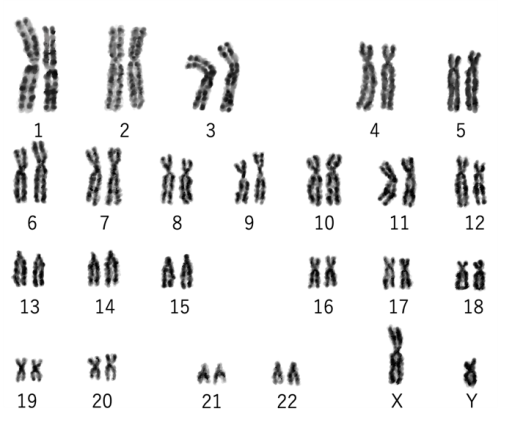
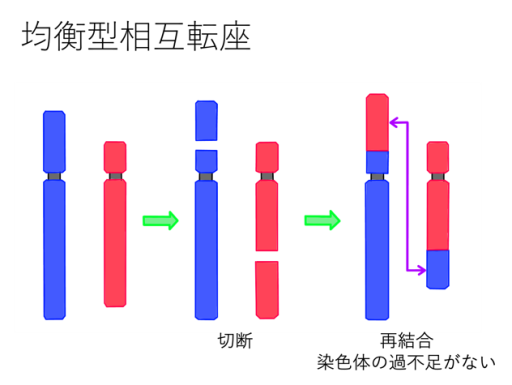
もっとも頻度の高い均衡型相互転座を下図に示します。ふたつの染色体の一部が入れ替わってしまった状態です。通常、染色体に(遺伝子に)過不足がないため、通常は問題なく生まれ、問題なく生活しており(男性の場合は乏精子症が多い)、わざわざ不育症などで検査をしなければ見つかることはありません。およそ400〜600人に1人と考えられているため、カップルでは200〜300組に1組となります。
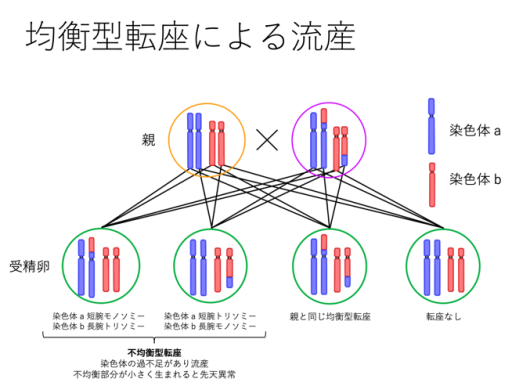
配偶子(精子や卵子)を作る場合には、配偶子に含まれる染色体は各番号1本ずつ23本となります。本人には症状がなくても、上図の左側2つの受精卵のように、転座のある染色体と正常染色体を持ち寄ると部分的な過不足(不均衡型構造異常)が生じてしまうため、残念ながら生まれてくることができません。このような構造異常を持つ夫婦の場合は、PGT-SRの良い適応となります。
移植あたりの妊娠率は約7割、そのうち約1割が流産すると報告されており、移植あたりの生産率は約6割となります。
羊水検査などによりPGT-A/SRの結果について検証することが検討されます(出生前検査のページもご参照ください)。とくにモザイク胚の場合には染色体の数の異常を認める場合もあるので、積極的に実施が検討されます。結果の解釈が難しい場合も想定されますので、当院の妊婦外来へ引き続き通院していくか、適切なカウンセリングを受けることのできる分娩施設を紹介いたします。
まずは現在通院中の不妊治療施設から紹介いただき、医療連携室を通して体外受精初診予約をしてください。予約方法については「初診予約について」をご覧ください。初診時に方針を確認し、PGT前カウンセリング外来を予約します。不育症(2回以上流産の経験がある方)についても同様に対応しています。
また、2022年4月からは、これまで先進医療として実施していた流産絨毛染色体検査が保険収載されました。こちらを希望される方は不妊外来ではなく、婦人科の初診(婦人科初診 平日9時~10時)を受診してください。その上で不育症診療を希望される場合には流産手術後にリプロ外来を院内紹介してもらっています。
必ずパートナーと一緒に来院してください。生殖医療専門医が、SRの場合には臨床遺伝専門医がカウンセリングを行います。毎週木曜15時から、1時間程度かかります。前カウンセリング料は5,500円、結果説明カウンセリング料は3,300円としています。
着床前検査(PGT-A/SR)は私費診療です。併用する場合には、年齢や回数が制限内であっても、採卵や胚移植などの生殖補助医療もすべて私費診療となります。
夫婦いずれかが単一遺伝子疾患の罹患者あるいは保因者の場合に検討されます。PGT-Mについて相談したい場合には、当該疾患主治医や当院遺伝子疾患診療センターなどにご相談いただき、当院リプロ外来へ紹介受診してください。